新江苏·中国江苏网讯 (记者 孙骏 通讯员 范雨舟)11月1日,盐城67岁龚大爷慕名来到逸夫医院普外科喻春钊教授的诊室。他已经11天滴水不进,形容憔悴、表情痛苦,时不时会恶心呕吐,连讲话都吃力。喻春钊教授通过手术,将患者疝入胸腔的小肠拉回腹腔,成功为患者排忧解难。
突发食管裂孔疝,大爷吃饭成问题
龚大爷的儿女介绍病史说,2020年2月初,龚大爷不幸被诊断为“胃贲门癌”,因病期较晚,当地医生为其进行了三个周期的化疗,并在去年3月做了 “根治性全胃切除术(D2 食管空肠 Roux-en-Y吻合)”。手术后又进行了一次化疗,但因龚大爷胃肠道反应明显,所以停止了化疗。之后龚大爷病情稳定,但是今年10月,龚大爷又突然出现了上腹部疼痛,伴有频繁呕吐的情况,而且呕吐物都是清亮的液体。这下龚大爷和家人都慌了,赶紧到当地医院做胃镜,结果是“胃癌根治术后改变,空肠黏膜向食管内外翻”。
经对一系列治疗后,龚大爷呕吐、腹痛的症状仍然未能缓解,儿女看着老父亲被病痛折磨十分焦急,经多方打听,找到南京医科大学附属逸夫医院普外胃肠专家喻春钊教授。
疝入胸腔的梗阻肠管可能已缺血坏死,需立即手术
由于龚大爷患有老慢支肺气肿等基础疾病,而且已经十多天没有进食了,营养情况很不好,病情较重。喻春钊教授初步分析了龚大爷的病情后,决定将其收治住院,在完善各项检查的同时为其进行营养支持治疗,再根据检查结果进一步拟定治疗方案。
在喻春钊教授指导下,龚大爷入院后24小时内完成了血检、上消化道造影、胃镜、胸腹部CT平扫、增强等一系列检查,进一步证实他存在“食管裂孔疝、小肠梗阻”。没想到的是,在检查过程中,龚大爷突然剧烈腹痛。喻春钊教授当即判断患者目前病情变化,疝入胸腔的梗阻肠管可能出现缺血坏死穿孔等严重情况,已经不能再等龚大爷改善全身情况后择期手术。
时间就是生命,喻春钊教授当机立断,立即决定为龚大爷进行急诊手术。此时,龚大爷儿女们却犹豫不决,担心父亲虚弱的身体承受不了手术。面对家属的担忧,喻春钊教授解释,梗阻的肠管缺血时间久了会坏死穿孔,会有生命危险,及时手术可以避免肠管坏死,挽救生命,也能够尽快解除梗阻,也就可以经口进食了。喻春钊教授对患者家属说:“由于老人家年龄较大,身体条件差,手术是存在较大风险的,但我们会全力去做好手术预案、避免危险发生。”
龚大爷及子女最终选择相信喻春钊教授手术团队,决定接受手术。
手术:将疝入胸腔的小肠拉回腹腔
为了保证龚大爷的手术安全,喻春钊教授决定请胸外科朱大伟主任做好手术台上会诊。朱大伟主任表示,患者为“贲门癌”全胃切除患者,出现部分小肠经食管裂孔疝入胸腔,这些肠管如出现坏死穿孔等严重情况不能经腹部完成手术,则需要开胸处理,胸外科一定积极配合协助完成手术。有了胸外科朱大伟主任的支持,手术多了一份安全保障。
龚大爷进入手术室后,麻醉医生梁文波、沈颖,护士梁小文、张子欣紧锣密鼓进行术前准备,术前准备就绪后,喻春钊教授带领张伟伟副主任医师、陈启主治医师为龚大爷进行“剖腹探查术”,术中发现龚大爷的近端小肠经食管裂孔进入胸腔形成闭袢嵌顿梗阻,因为嵌顿时间较长,食管裂孔下方嵌顿的小肠充血水肿明显并与食管裂孔已经形成粘连。喻春钊教授仔细进行食管裂孔的分离松解,后顺利将疝入的小肠拉回腹腔。
值得庆幸的是,嵌顿入的小肠部分系膜血栓形成颜色发暗,小肠水肿明显呈紫红色,但未坏死穿孔,活力尚好,随着下拉的小肠还有淡黄色清亮渗液带入腹腔,进一步探查食管小肠吻合口无坏死穿孔。朱大伟主任表示这就意味着患者无需进行风险极高的开胸手术了,手术室的气氛顿时轻松了许多。
经过修补食管裂孔,进一步加强缝合小肠被压榨处浆膜及食管小肠吻合口等操作,手术顺利结束,术中患者各项监测指标基本正常。
龚大爷术后恢复良好,之前的腹痛、恶心、呕吐等症状完全消失,并且经肠内营养管输注生理盐水、营养液等,术后一周左右无特殊将拔除肠内营养管,那时候龚大爷就能和正常人一样经口进食了。
专家:食管下段及胃贲门手术后的食管裂孔疝更易被误诊误治
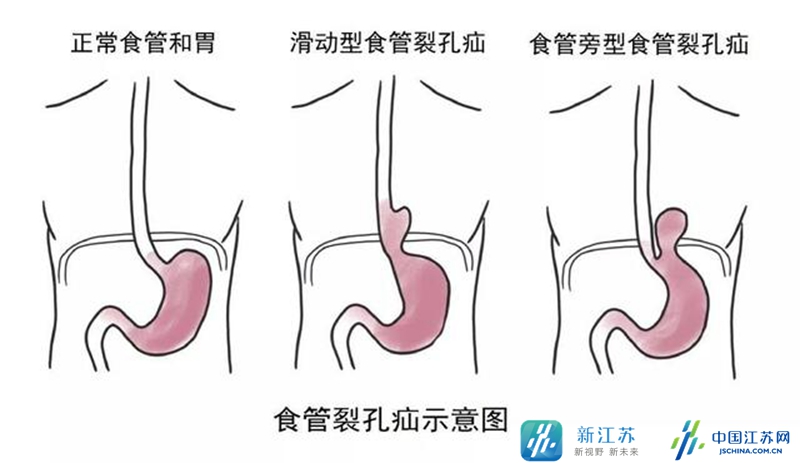
喻春钊教授教授介绍,食管裂孔疝病人通常会出现反酸、烧心、胸痛等胃食管反流症状,甚至因疝压迫心脏、肺和纵隔产生心悸、胸闷、阵发性心律失常、咳嗽、发绀、呼吸困难、胸痛等诸多症状。
重要的是,食管下段及胃贲门手术后的食管裂孔疝临床发生率低,更易被误诊误治、贻误病情。其原因主要有以下几种:
(1) 对本病认识不足;
(2) 术后较长时间发生的食管裂孔疝者,常被认为癌复发或转移而放弃治疗或延误治疗;
(3) 因当地医疗条件所限,发病时不一定得到正确的诊断与及时的治疗;
(4) 症状轻的滑动性疝易被漏诊。
据悉,南医大逸夫医院在食管裂孔疝的治疗方面形成专业特色,同时在高龄、基础状况差的中晚期胃肠肿瘤、胃肠梗阻等危重症的综合救治方面也取得不错成绩,甚至挽救了一些被告不治患者生命。喻春钊教授表示,希望通过医院多学科团队的共同努力、不断提升普外科危重症救治水平,更好地服务人民。





